
Inhoud
In dit artikel: Herken de symptomen van thymoom Diagnoom diagnosticeren43 Referenties
De thymus is een klier in het midden van de borst (in het borstbeen) en voor de longen. De belangrijkste functie is om thymosines te produceren, hormonen die de productie en rijping van witte bloedcellen helpen, die infecties kunnen bestrijden en voorkomen dat ze de cellen van het lichaam aanvallen (een aandoening die een auto-immuunziekte). De thymus helpt de productie van witte bloedcellen tot de puberteit, waarna de klier vernauwt en wordt vervangen door vetweefsel. Thymomen zijn tumoren die langzaam groeien uit de voering van de klier en goed zijn voor 90% van de daar gevonden tumoren. Ze zijn vrij zeldzaam, slechts een paar honderd gevallen per jaar (vooral tussen de leeftijd van 40 en 60). Door te leren de symptomen van een thymoom te herkennen en te leren over de diagnose die aan deze aandoening is gekoppeld, kunt u erachter komen of u een arts moet raadplegen en de verschillende stadia van de diagnose kunt verwachten.
stadia
Deel 1 Herken symptomen van thymoom
-

Bekijk een korte adem. De tumor kan tegen de luchtpijp drukken waardoor de normale luchtcirculatie in de longen wordt voorkomen. Vraag jezelf af of je gemakkelijk zonder lucht komt te zitten of dat er iets in je keel zit dat je zou kunnen stikken.- Als na het sporten kortademigheid optreedt, observeer dan de aanwezigheid van een geruis van de luchtwegen (een klein, hoog gefluit) terwijl u ademt. Het kan ook astma zijn.
-

Let op de aanwezigheid van hoesten. De tumor kan ook de longen, luchtpijp en zenuwen irriteren die verband houden met de hoestreflex. Let op de aanwezigheid van chronische hoest voor maanden of jaren die u niet kunt verlichten met decongestiva, steroïden en antibiotica.- Als u last heeft van zure reflux na het eten van pittig, vet of zuur voedsel, kan dit ook chronische hoest veroorzaken. Als dieetveranderingen uw hoest niet verbeteren, kan dit het gevolg zijn van een thymoom.
- Als u woont in of bent gereisd naar gebieden waar tuberculose aanwezig is of een chronische hoest heeft gehad, moet u onmiddellijk naar de arts gaan als u bloed in uw slijm ziet, als u nachtelijk zweet en koorts, omdat dit tekenen zijn van tuberculose.
-

Let op de aanwezigheid van pijn in de borst. Vanwege de tumor die tegen de borstwand en het hart groeit, kunt u pijn op de borst hebben die wordt gekenmerkt door een gevoel van druk achter het borstbeen dat u nog meer pijn kan doen als u erop drukt.- Als u last heeft van pijn op de borst en zweten, hartkloppingen (alsof uw hart uit uw borst zou springen), koorts of pijn op de borst tijdens het bewegen of ademen, kunt u lijden aan hartaandoeningen of longaandoeningen. Wat de oorzaak ook is, u moet uw arts raadplegen als u deze symptomen heeft.
-

Let op slikproblemen. De thymus kan groeien en duwen tegen de slokdarm, wat slikproblemen kan veroorzaken. Vraag jezelf af of je moeite hebt met slikken tijdens de maaltijd of onlangs bent overgestapt op een meer vloeibaar dieet, omdat dit gemakkelijker voor je is. Je hebt misschien zin om jezelf te wurgen terwijl je slikt. -
Weeg jezelf. Omdat de tumor kanker kan worden en zich in het lichaam kan verspreiden (maar het is nog steeds zeer zeldzaam), kunt u gewichtsverlies opmerken als gevolg van de verhoogde voedingsbehoefte van kankerweefsel. Controleer uw huidige gewicht en vergelijk het eerder met uw gewicht.- Raadpleeg uw arts als u zonder duidelijke reden onbedoeld gewichtsverlies opmerkt. Veel kankers hebben gewichtsverlies onder hun symptomen.
-

Onderzoek het superieure vena cava-syndroom. De superieure vena cava is een groot bloedvat dat bloed verzamelt uit de aderen van de hersenen, nek, bovenste ledematen en bovenlichaam om het naar het hart te richten. Wanneer deze ader verstopt raakt, stijgt het bloed in deze gebieden in plaats van naar het hart. Dit veroorzaakt de volgende symptomen.- Zwelling van het gezicht, nek en bovenlichaam. Deze gebieden zien er ook meer rood uit.
- Verwijding van de aderen in het bovenlichaam. Kijk naar de aderen in je armen, handen en polsen om te zien of ze naar buiten komen of dat ze gezwollen zijn. Het zijn meestal de zwarte lijnen die je door je armen en handen ziet rennen.
- Hoofdpijn door verwijde aderen die de hersenen voeden.
- Duizeligheid of duizeligheid Omdat het bloed in de tegenovergestelde richting teruggaat, ontvangen het hart en de hersenen minder zuurstof. Wanneer het hart minder bloed naar de hersenen pompt of wanneer de hersenen niet genoeg zuurstofrijk bloed krijgen, zult u zich duizelig of duizelig voelen en kunt u instorten. Terwijl je gaat liggen, verlicht je de zwaartekracht waartegen het bloed moet worstelen om de hersenen te bereiken.
-

Let op de symptomen die wijzen op myasthenia gravis. Myasthenia gravis is het meest voorkomende paraneoplastisch syndroom en bestaat uit symptomen veroorzaakt door kanker. In het geval van myasthenia gravis maakt uw immuunsysteem antilichamen aan die de chemische signalen blokkeren die uw spieren bewegen. Dit veroorzaakt spierzwakte in het hele lichaam. Tussen 30 en 65% van de mensen met thymomen heeft ook myasthenie. Dit zijn de symptomen die u moet observeren:- dubbel of wazig zien
- de oogleden die vallen
- moeite met slikken van voedsel
- kortademigheid veroorzaakt door zwakte van de spieren van de borst en het middenrif
- problemen met spreken
-

Let op de symptomen van rode bloedcelaplasie. Het bestaat uit een voortijdige vernietiging van rode bloedcellen die de symptomen van bloedarmoede veroorzaakt (een gebrek aan rode bloedcellen). Het veroorzaakt ook een gebrek aan zuurstof in het lichaam. Deze aandoening komt voor bij ongeveer 5% van de patiënten met thymoom. Hier zijn enkele van de symptomen:- ademhalingsproblemen
- vermoeidheid
- duizeligheid
- spierzwakte
-

Let op de symptomen van hypogammaglobulinemie. Dit gebeurt wanneer het lichaam de productie van gamma-globulinen die vechten tegen infecties (eiwitten antilichamen) vermindert. Tussen 5 en 10% van de patiënten met thymoom ontwikkelt hypogammaglobulinemie. Ongeveer 10% van de personen met hypogammaglobulinemie heeft een thymoom. Tegelijkertijd met het thymoom kan men ook het syndroom van Good waarnemen. Hier zijn enkele van de symptomen:- terugkerende infecties
- bronchiectasis, waaronder symptomen zoals chronische hoest, slecht ruikend slijm, ademhalingsmoeilijkheden, geruis op de borst, pijn op de borst, verdikking van het vlees onder de nagels
- chronische diarree
- Mucocutane candidiasis, een schimmelziekte die spruw veroorzaakt (de aanwezigheid van witte knobbeltjes in de mond)
- virale infecties zoals herpes, cytomegalovirus, gordelroos en de ziekte van Kaposi, een onderliggende huidkanker die vaak wordt geassocieerd met aids
Deel 2 Diagnose van thymoom
-

Raadpleeg uw arts. Hij zal je vragen hem je gezondheidsboek te laten zien om een idee te krijgen van je achtergrond. Het zal u ook vragen stellen op basis van symptomen, waaronder die met betrekking tot myasthenia gravis, rode bloedcelaplasie en hypogammaglobulinemie. Het kan ook je palperen om te zoeken naar een brok in het midden van de nek die op zwelling van de klier kan wijzen. -
Heb een bloedtest Er zijn geen laboratoriumtests voor de diagnose van thymoom, maar het is mogelijk om een bloedtest te ondergaan om myasthenia gravis te detecteren, een anticholinesterase AB genaamd. Myasthenia gravis is een veel voorkomende aandoening bij personen met thymoom en wordt beschouwd als een betrouwbare indicator voordat wordt overgegaan op duurdere tests. Ongeveer 84% van personen jonger dan 40 jaar die een AB-positieve anticholinesterase hebben, hebben ook een thymoom.- Vóór de ablatie van het thymoom kon de arts ook myasthenia gravis behandelen, omdat als het niet wordt behandeld, het de anesthesie tijdens de procedure kan verstoren en ademhalingsfalen kan veroorzaken
-
Maak een röntgenfoto Om de tumor zichtbaar te maken, kan uw arts beginnen met een röntgenfoto van de borst. Hij zoekt naar een massa of schaduw nabij het midden van de romp onderaan zijn nek. Sommige thymomen zijn te klein om op een radio te worden gedetecteerd. Als uw arts nog steeds vermoedens heeft of als er een fout op de radio verschijnt, kan hij u vragen om een scan te laten uitvoeren. -

Geef een scanner door. Een CT-scan bestaat uit gedetailleerde afbeeldingen vanuit verschillende hoeken van het onderste deel van het bovenlichaam. Je zou een contrastkleurstof kunnen krijgen om de structuren en bloedvaten in het lichaam te verwijderen. Met deze afbeeldingen kan de arts eventuele aanwezige afwijkingen beter begrijpen, inclusief de aanwezigheid of verspreiding van een thymoom.- Als u een contraststof krijgt, kunt u ook vragen om veel vocht te drinken om het te verwijderen.
-
Heb een MRI Een MRI gebruikt radiogolven en magneten om een reeks zeer gedetailleerde afbeeldingen van de binnenkant van de ribbenkast op een computerscherm te produceren. Een contrastkleurstof met gadolinium wordt vaak in een ader geïnjecteerd voordat wordt gescand voor betere details. U kunt een MRI van de borst krijgen om een beter beeld te krijgen van het thymoom of als u allergisch bent voor de contrastkleurstof die wordt gebruikt voor de CT-scan. Afbeeldingen geproduceerd door MRI zijn met name handig voor het vinden van kankers die zich naar de hersenen of het ruggenmerg kunnen hebben verspreid.- De MRI-machines maken veel lawaai en sommige zijn gesloten, wat betekent dat je moet wachten, liggend in een lange gesloten cilinder.Dit kan je een gevoel van claustrofobie geven (angst voor besloten ruimtes).
- De test duurt ongeveer een uur.
- Als u contrastkleurstof krijgt, wordt u ook gevraagd om veel vloeistoffen te drinken om het uit uw lichaam te verwijderen.
-
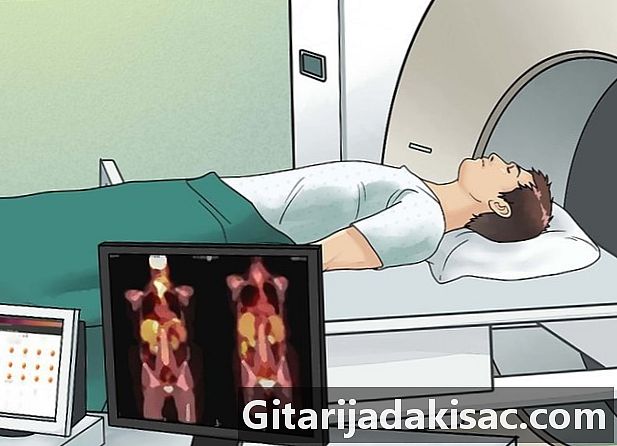
Voer een PET-scan (of PET-scan) uit. Het is een scanner die een radioactief atoom in glucose (een soort suiker) gebruikt dat thymoom aantrekt. De kankercellen absorberen de radioactieve stof en een speciale camera wordt gebruikt om een beeld te krijgen van de radioactieve delen van het lichaam. Het verkregen beeld is niet zo gedetailleerd als dat van een scanner of een MRI, maar het kan nuttige informatie geven over wat er in uw lichaam gebeurt. Deze test maakt het ook mogelijk om te bepalen of de grootte die zichtbaar is op andere afbeeldingen een tumor is of dat deze is uitgezaaid naar andere organen.- Artsen combineren vaak afbeeldingen van PET-scans en scanners wanneer ze op zoek zijn naar de aanwezigheid van thymoom. Hierdoor kunnen ze gebieden met een hogere radioactiviteit op de PET-scan vergelijken met de meer gedetailleerde afbeeldingen van de scanner.
- U krijgt een oraal preparaat of een injectie met radioactieve glucose. Je zult moeten wachten tussen een half uur en een uur voordat je lichaam het opneemt. Je zult veel vloeistoffen moeten drinken om het uit je lichaam te verwijderen
- De procedure duurt ongeveer een half uur.
-
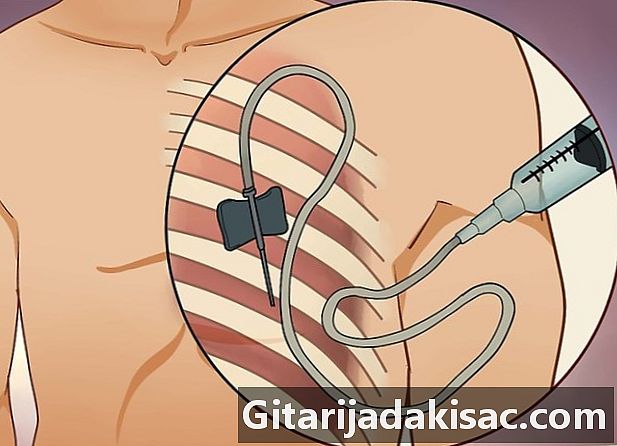
Laat de arts een biopsie doen. Hij gebruikt een scanner of echografie om u te begeleiden en steekt een lange holle naald in uw borst en in de massa die een tumor kan zijn. Hij neemt dan een klein monster om het onder een microscoop te onderzoeken- Als u bloedverdunners gebruikt (zoals coumaphthen of warfarine), kan uw arts u vragen om enkele dagen vóór de procedure te stoppen met het gebruik van bloedverdunners en niet 24 uur eerder te drinken of te eten. Als hij besluit om u onder algehele narcose te brengen of een kalmerend middel via intraveneuze toediening te gebruiken, zal hij u ook vragen de dag vóór de interventie niet te eten.
- Een van de nadelen van deze test is dat de arts mogelijk niet genoeg monsters verzamelt om een nauwkeurige diagnose te stellen of een nauwkeurig beeld te hebben van de omvang van de tumor.
-

Vraag na de operatie om een biopsie van de tumor. Soms kan de arts de thymus verwijderen zonder biopsie als er voldoende bewijs is voor een tumor (bijvoorbeeld laboratoriumtests of beeldvormingstests). Andere keren zal hij een biopsie moeten doen om het thymoom te bevestigen. Het monster wordt vervolgens naar een laboratorium gestuurd om de diagnose te bevestigen- De voorbereidingen voor de procedure (niet 24 uur van tevoren eten, etc.) zijn vergelijkbaar met die voor de biopsie, met het verschil dat een incisie op de huid wordt gemaakt om toegang te krijgen tot de tumor en deze te verwijderen.
-

Behandel het thymoom. De term "ontwikkelingsstadium" wordt gebruikt om de mate van verspreiding van de tumor naar andere organen, weefsels en verre punten van het lichaam aan te geven. Het is essentieel om het ontwikkelingsstadium van uw thymoom te bepalen om de best mogelijke behandeling te vinden. Het Masaoka-systeem wordt meestal gebruikt om de verspreiding van de tumor te meten.- De eerste fase komt overeen met een ingekapselde tumor zonder microscopische invasie. Chirurgische verwijdering is de voorkeursbehandeling.
- De tweede fase komt overeen met een thymoom met macroscopische invasie van mediastinaal vet of borstvlies of microscopische invasie van de capsule. De behandeling omvat meestal volledige ablatie met of zonder postoperatieve radiotherapie om het risico op terugkeer van de tumor te verminderen.
- De derde fase ontwikkelt zich wanneer de tumor de longen, belangrijke bloedvaten en pericardium is binnengevallen. Volledige chirurgische verwijdering is noodzakelijk tegelijk met postoperatieve radiotherapie om de terugkeer van de tumor te voorkomen.
- De vierde fase (A en B) is de laatste fase waarin de tumor zich heeft uitgezaaid naar de pleura en metastase. De behandeling bestaat uit cytoreductie van de tumor gevolgd door radiotherapie en chemotherapie.