
Inhoud
In dit artikel: De symptomen herkennen Overweeg risicofactoren Behandeling van discoïde lupus15 Referenties
Discoïde lupus erythematosus is een chronische huidaandoening die rode en schilferige laesies op verschillende delen van het lichaam veroorzaakt. De gelijkenis met andere pathologieën maakt het moeilijk om een diagnose te stellen. Als u denkt het te hebben, raadpleeg dan onmiddellijk een arts voor een formele diagnose en start de behandeling. Vroege behandeling is essentieel om het risico op ernstige bijwerkingen te verminderen, zoals permanente misvorming van de huid of alopecia. Behandelingen die gewoonlijk worden gebruikt om deze aandoening te behandelen, zijn onder meer het verminderen van blootstelling aan de zon, het aanbrengen van lokale steroïden en het nemen van anti-malariamiddelen.
stadia
Deel 1 Herken de symptomen
- Herken de symptomen. Mensen met deze aandoening klagen meestal over milde jeuk en incidentele pijn, maar veel patiënten ervaren deze of andere gewaarwordingen die verband houden met letsel niet. Symptomen treden vaak op in de meest aan de zon blootgestelde delen van de huid, maar de helft van deze tekenen bevindt zich in de gebieden van de hoofdhuid. Hier is een lijst van de fysieke symptomen van discoïde lupus erythematosus.
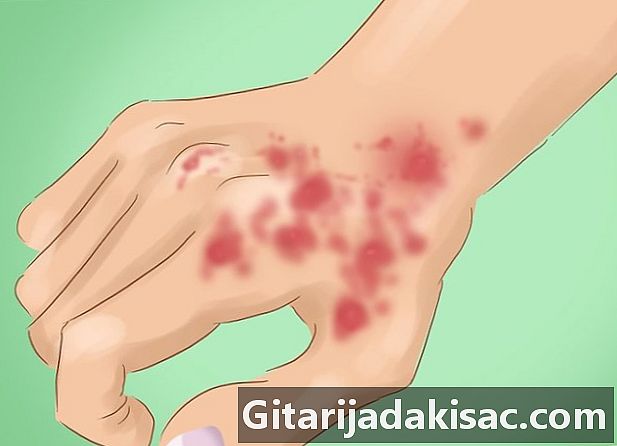
- Letsels of vlekken roodachtig, schilferig, erythemateus, enigszins geïnfiltreerd en merkbaar boven en / of onder de nek. Ze zijn vaak muntvormig met een dikke huid en squama.
- Een obstructie van de haarzakjes die tot haarverlies leidt.
- Kleurveranderingen van de huid. De laesies zijn duidelijker in het midden (hypopigmentatie) en donkerder aan de randen (hyperpigmentatie).
- De laesies kunnen iets verwijden, krimpen, genezen en er kan een geval van telangiectasia zijn, wat niets meer is dan een verwijding van de bloedvaten van de oppervlakkige dermis, waardoor het lijkt alsof een spinnenweb naar de laesies.
- Lichtgevoeligheidsreacties kunnen vaak voorkomen.
-

Verwar de symptomen van deze ziekte niet. Tijdens de diagnose zal de dermatoloog proberen andere medische aandoeningen uit te sluiten die dezelfde symptomen kunnen hebben als discoïde lupus erythematosus. Deze symptomen omvatten (maar zijn niet de enige) huidletsels veroorzaakt door:- syphilis
- actinische keratose
- de complicaties van sarcoïdose
- het korstmosplan
- plaque psoriasis
-
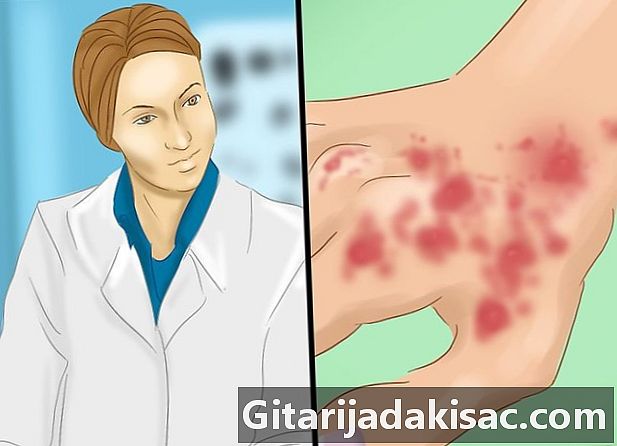
Zoek onmiddellijk een arts. Als u denkt dat u deze ziekte heeft, maak dan zo snel mogelijk een afspraak met een dermatoloog. In de meeste gevallen is de diagnose gebaseerd op klinische bevindingen of op de conclusies van de dermatoloog na een dermatologisch onderzoek. Soms kan histopathologisch onderzoek nodig zijn om andere huidziekten uit te sluiten.- Discoïde lupus erythematosus kan ook voorkomen als onderdeel van systemische lupus erythematosus (SLE). In feite treft het 25 procent van de mensen met SLE en ongeveer 10 tot 15 procent van de patiënten met discoïde lupus erythematosus zal een SLE ontwikkelen. Hoe meer discoïde lupus erythematosus wordt verspreid, des te waarschijnlijker is het dat de symptomen van deze twee aandoeningen naast elkaar bestaan. Uw arts kan u een test geven die de LED tijdens uw consult kan detecteren. Het is voldoende om bloed- en urinemonsters te nemen en deze in het laboratorium te laten analyseren.
- Patiënten met discoïde lupus erythematosus hebben een negatief of laag niveau van antinucleaire antilichamen en zelden anti-SSA (Ro) -antilichamen.
Deel 2 Overweeg risicofactoren
-

Bepaal of uw geval van medicinale oorsprong is. In dergelijke gevallen wordt de ziekte veroorzaakt door bepaalde medicijnen die typische lupus-symptomen veroorzaken bij mensen die geen SLE hebben. Dit specifieke geval van discoïde lupus erythematosus is tijdelijk en verdwijnt meestal binnen enkele dagen of weken na het stoppen van de medicatie. Praat met uw arts als u denkt dat de medicijnen die u gebruikt de symptomen kunnen veroorzaken. Hoewel veel medicijnen lupus kunnen veroorzaken, zijn de meest voorkomende:- hydralazine
- procaïnamide
- isoniazide
-

Denk aan je familiegeschiedenis. Veel mensen met lupus hebben ouders met dezelfde ziekte of andere auto-immuunziekte, zoals reumatoïde artritis. Ontdek indien mogelijk over gevallen van lupus in uw gezin voordat u naar de dermatoloog gaat. Deze informatie kan zeer nuttig zijn bij het stellen van een diagnose. -

Overweeg wat demografische informatie. Naast andere risicofactoren waarmee u rekening moet houden, moet u zich ervan bewust zijn dat geslacht en ras in dit opzicht sleutelfactoren zijn. Vrouwen lijken meer getroffen te zijn dan mannen, en lupus komt vaker voor bij Afro-Amerikanen en tussen 20 en 40 jaar oud. Uw arts kan deze factoren overwegen bij het stellen van de diagnose.
Deel 3 Behandel Discoid Lupus
-

Bescherm uzelf tegen de zon. Symptomen van deze aandoening kunnen verergeren bij blootstelling aan de zon of andere ultraviolette straling. Breng daarom niet te veel tijd buitenshuis door als de zon te fel schijnt. Probeer alleen uit te gaan als de intensiteit van het zonlicht niet te hoog is, zoals 's morgens vroeg of' s middags laat.- Breng zonnebrandcrème aan en draag kleding om contact met ultraviolet licht te voorkomen.
- Gebruik geen zonnebanken en ga niet bij ramen zitten.
- Wees zeer voorzichtig wanneer u in de buurt van water, sneeuw, zand en oppervlakken blijft die ultraviolette stralen reflecteren.
-

Krijg een actueel corticosteroïd voorgeschreven. Zalven of actuele corticosteroïde crèmes worden veel gebruikt voor de behandeling van discoïde lupus erythematosus. De dermatoloog zal u waarschijnlijk adviseren om te beginnen met een crème die tweemaal daags met hoge doses moet worden aangebracht, waarna de dosering geleidelijk wordt verlaagd tot een lagere onderhoudsdosis. Deze dosisaanpassing helpt eigenlijk om schadelijke effecten van het product te voorkomen, waaronder de vorming van rode en atrofische littekens.- Steroïde injecties kunnen nuttig zijn voor de behandeling van chronische laesies, verdikking van de huid of andere symptomen die niet reageren op de toepassing van topische steroïden. Vertel uw arts over deze vorm van behandeling.
-

Vraag naar beschikbare orale medicijnen. Antimalariamiddelen worden vaak voorgeschreven om discoïde lupus erythematosus te behandelen. Ze kunnen alleen of in combinatie worden gebruikt. Deze omvatten chloroquine, hydroxychloroquine en quinacrine.- Wanneer antimalariamiddelen, topische corticosteroïden en injecteerbare steroïden niet effectief zijn, kunnen andere geneesmiddelen worden gebruikt, waaronder methotrexaat, cyclosporine A, tacrolimus en Azathioprine (Imurel®).
- De dosis wordt bepaald door het magere gewicht van de patiënt om de toxiciteit van de geneesmiddelen te minimaliseren.
- Let op verwondingen die verschijnen op het gezicht, hoofd en nek. Ze kunnen inderdaad erger worden met blootstelling aan de zon. Ga onmiddellijk naar een arts om de behandeling te starten om het risico op een permanente vorm van kaalheid of ernstige misvorming van de huid te minimaliseren.
- Vermijd roken omdat dit het probleem kan verergeren.
- Sommige geneesmiddelen kunnen ook uw toestand verergeren. Bespreek met uw arts welke medicijnen u moet vermijden.
- Tot 5% van de mensen met discoïde lupus erythematosus ontwikkelt na verloop van tijd systemische lupus, een andere vorm van lupus die patiënten in gevaar kan brengen en interne organen zoals het hart en de nieren aanvalt. Volg uw arts regelmatig, neem de medicijnen die u zijn voorgeschreven en bescherm uzelf tegen de zon.