
Inhoud
- stadia
- Deel 1 Herkennen van de symptomen van tuberculose
- Deel 2 Tuberculose behandelen
- Deel 3 Jezelf beschermen tegen tuberculose
Tuberculose is een ziekte veroorzaakt door een bacterie genaamd Mycobacterium tuberculosis. Het is een infectie die begint met de longen, maar uiteindelijk ook andere delen van het lichaam kan aantasten, zoals het ruggenmerg of de hersenen. De overdracht wordt gedaan door de postillions die de getroffen persoon verzendt wanneer ze hoest, niest, spreekt of lacht. Het is een ziekte die onmiddellijk door een arts moet worden behandeld en medicijnen moeten worden voorgeschreven. Zoals elke bacteriële infectie, is het essentieel om uw behandeling tot het einde toe te nemen, zelfs als u genezen lijkt. Er zal dus geen terugval zijn en het belangrijkste is dat bacteriestammen niet resistent kunnen worden tegen antibiotica.
stadia
Deel 1 Herkennen van de symptomen van tuberculose
-

Ga kijken of je denkt dat je actieve tuberculose hebt. Zo ja, dan ben je besmettelijk. Actieve tuberculose is het stadium net na de primaire infectie, maar het kan ook jaren later weer verschijnen. Symptomen van actieve tuberculose zijn onder meer:- aanhoudende hoest (meer dan 3 weken)
- een bloederige hoest
- pijn op de borst
- moeite met ademhalen of hoesten
- koorts
- rillingen
- nachtelijk zweten
- een grote vermoeidheid
- gebrek aan eetlust
- gewichtsverlies
-

Weet of u waarschijnlijk tuberculose heeft. Sommige mensen kunnen jarenlang leven zonder dat ze het weten: ze worden "asymptomatisch" genoemd. Van tijd tot tijd, om onbekende redenen, wordt tuberculose (re) actief, dus besmettelijk. Risicopopulaties zijn onder meer:- immuungecompromitteerde mensen (HIV / AIDS),
- diabetici, bepaalde nierpatiënten of bepaalde kanker,
- mensen die chemotherapie ondergaan of mensen die geneesmiddelen tegen afstoting gebruiken na een transplantatie,
- mensen die bepaalde medicijnen nemen, zoals die voor reumatoïde artritis, de ziekte van Crohn of psoriasis,
- drugsgebruikers en rokers,
- iedereen die in contact leeft met een persoon met
- zorgverleners die werken met mensen die risico lopen,
- mensen die lijden aan ernstige ondervoeding,
- kinderen en ouderen,
- personen die wonen of werken in plaatsen met een hoge menselijke concentratie, zoals gevangenissen, immigratiecentra, gezondheidscentra of vluchtelingenkampen,
- mensen die in bepaalde landen in Afrika, Oost-Europa, Azië, Latijns-Amerika, het Caribisch gebied of Rusland hebben gewoond of gereisd.
-
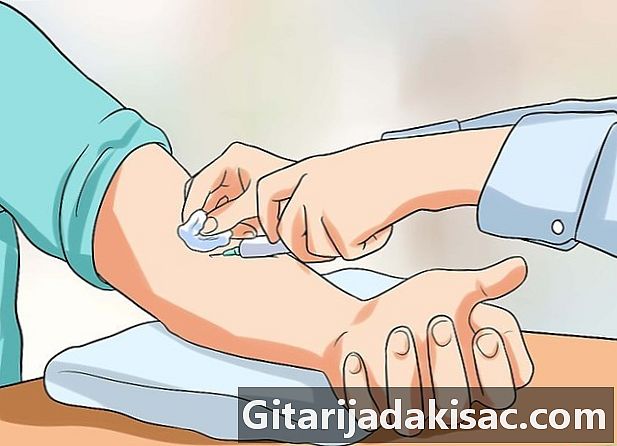
Examens afleggen. Uw arts zal beginnen door naar uw longen te "luisteren" en op uw lymfeklieren te tikken voor infectie. Naast dit vooronderzoek kan de arts om verder onderzoek verzoeken.- een huidtest (Mantoux-test) is om een beetje tuberculine onder de huid van de arm te injecteren. Na twee of drie dagen wordt de aanwezigheid van verharding geverifieerd op het punt van injectie. Als het antwoord positief is, draag je de bacteriën. Deze test is min of meer betrouwbaar omdat er valse positieven en valse negatieven zijn. Dus als u in uw jeugd bent gevaccineerd voor BCG, heeft u mogelijk een vals positief. Evenzo, als u onlangs bent geïnfecteerd, heeft uw immuunsysteem geen tijd gehad om te werken, vandaar een vals negatief.
- een bloedtest geeft betrouwbaardere en nauwkeurigere resultaten dan de huidtest. Als er redenen zijn om de betrouwbaarheid van de huidtest in twijfel te trekken, zal uw arts onmiddellijk een bloedtest bestellen.
- Beroep op limagerie is soms noodzakelijk. Als de huidtest positief is, zal uw arts u vragen om een longradio, CT-scan of endoscopie te ondergaan. Deze laatste verkenning bestaat uit het introduceren door de neus of de mond van een lange buis die wordt afgesloten door een camera, met als doel om dichter in de longen te kijken van wat het terugkeert. Als de arts vermoedt dat andere delen zijn getroffen, zal hij om een CT-scan, een MRI of een echografie vragen.
- een biopsie van het getroffen gebied is het mogelijk om in het monster de bacterie te vinden.
- een sputum analyse (sputum) wordt gevraagd of beeldvorming een infectie heeft aangetoond. In het bijzonder zal de bacteriestam worden onderzocht. Op deze manier kan de arts de juiste medicijnen voorschrijven. De resultaten zijn erg lang om te verkrijgen (1 tot 2 maanden), maar dus zal de behandeling die wordt gegeven worden aangepast, omdat het rekening houdt met een mogelijk resistente stam. Andere medicijnen zullen dan worden gegeven.
Deel 2 Tuberculose behandelen
-
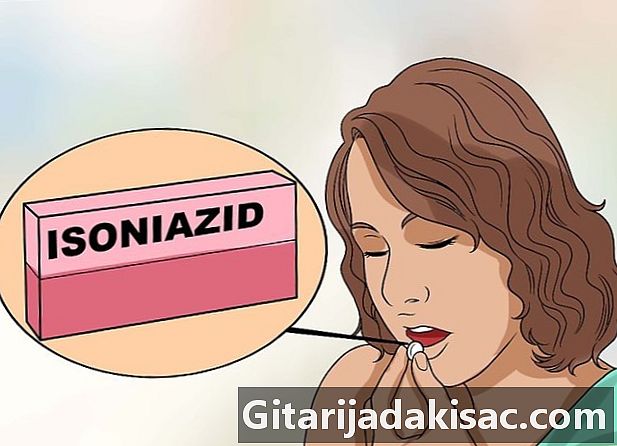
Neem bepaalde medicijnen Tuberculosebehandelingen duren 6 tot 9 maanden. De voorgeschreven medicijnen hangen af van de betrokken stam. Deze medicijnen hebben belangrijke bijwerkingen, vooral op de lever. Als u leverproblemen heeft, vertel dit dan van tevoren. Artsen hebben veel medicijnen tot hun beschikking, maar ze zijn verre van onschadelijk:- lisoniazide, een antibioticum dat zenuwbeschadiging kan veroorzaken. Als je ledematen tintelen of gevoelloos zijn, meld dit dan. Uw arts zal dan vitamine B6 voorschrijven,
- rifampicine (Rifadin, Rimactane), een antibioticum dat niet wordt aanbevolen voor vrouwen die een anticonceptiemiddel gebruiken, met name de pil. Als u het moet gebruiken, moet u een andere vorm van anticonceptie nemen,
- Lethambutol (Myambutol), een antibioticum dat bijwerkingen op de ogen heeft. Als je het moet nemen, moet je regelmatig visuele tests ondergaan,
- pyrazinamide.
-

Vraag uw arts. Vraag of u antibioticaresistente tuberculose heeft. Als dit het geval is, krijgt u waarschijnlijk een cocktail met medicijnen voorgeschreven of, als er een op de markt is, een nieuw antibioticum. De behandeling kan 18 tot 24 maanden duren. Specificeer goed uw mogelijke leverproblemen. Beschikbare moleculen zijn onder meer:- fluorochinolonen (antibacteriële middelen),
- stoffen door injectie, zoals lamikacine, kanamycine of capreomycine,
- de Bedaquiline,
- de linezolid.
-

Vertel het uw arts als u bijwerkingen heeft. Tuberculose-medicijnen kunnen de lever aanvallen, dus meld aan uw arts elk probleem aan die kant. Zelfs als u bijwerkingen ervaart, stop dan niet met uw medicijnen omdat de bacteriën resistent kunnen worden. Uw arts zal een ander geneesmiddel voorstellen of u iets geven om deze bijwerkingen te verlichten. Mogelijke bijwerkingen zijn onder meer:- misselijkheid
- braken
- gebrek aan eetlust
- geelzucht
- donkere urine
- aanhoudende koorts (meer dan drie dagen)
- tintelingen of verlies van gevoeligheid van de ledematen
- wazig zien
- uitslag of jeuk
-

Anderen niet besmetten. Er is geen sprake van dat je in quarantaine gaat, maar pas op dat je de mensen om je heen niet besmet. Hiervoor kunt of moet u:- thuis blijven in plaats van naar het werk of naar school te gaan (wacht op het groene licht van de dokter),
- om alleen in je kamer te zijn,
- om je mond te maskeren wanneer je hoest, niest of lacht,
- open elke dag de ramen om de lucht te vernieuwen,
- wasgoed in luchtdichte zakken evacueren.
-

Breng uw geneesmiddel tot het einde. Na een paar weken behandeling zult u zich beter voelen, wat niet betekent dat u genezen bent. U moet de aan u gegeven bestelling volgen tot het einde van de termijn, zonder iets te wijzigen.- Inderdaad, als u stopt met uw medicijnen voordat TB permanent wordt uitgeroeid, zullen de resterende bacteriën resistent worden tegen dit antibioticum. In het bijzonder, als je weer ziek bent, kun je niet op dit antibioticum vertrouwen: het werkt niet ... en het is serieus.
Deel 3 Jezelf beschermen tegen tuberculose
-

Praat met uw arts over het idee van vaccinatie. In gebieden met endemische tuberculose worden kinderen vaak gevaccineerd met BCG (Calmette en Guerin biliated vaccin). In Frankrijk is BCG niet verplicht, maar sterk aanbevolen. Onder bepaalde omstandigheden is het echter verplicht of wenselijk om te worden gevaccineerd.- Dit is bijvoorbeeld het geval als je in een zone met endemische tuberculose woont,
- Vaccinatie wordt ten zeerste aanbevolen als u een verzwakt immuunsysteem heeft en daarom gevoelig bent voor tuberculose. Dit geldt voor mensen met hiv of aids, mensen die immunosuppressiva gebruiken of chemotherapie ondergaan.
-

Zet een beschermend masker op. Als je in je leven een persoon met TB hebt, bescherm jezelf dan. Tuberculose wordt verspreid door postilions, dus het dragen van een masker vermindert het risico om het te vangen aanzienlijk. De tbc-persoon moet ook een masker dragen als ze niet langer alleen is. Het masker wordt tijdens de eerste drie weken van de behandeling gedragen. Een besmet persoon heeft ook nodig:- open elke dag de ramen van de kamer waar ze is,
- slaap in een andere kamer om andere leden van het gezin niet te besmetten,
- blijf thuis om besmettende klasgenoten of collega's te voorkomen.
-

Wees een psychologische ondersteuning. De behandeling duurt lang om tuberculose te genezen. Als een van uw dierbaren deze aandoening heeft, help hem dan ook door te gaan met het goede werk en zijn behandeling tot het einde te volgen. Dat geldt ook voor de genezing van de persoon, maar ook voor de bescherming van een lang leven.- Een succesvolle behandeling voorkomt dat de bacteriën resistentie tegen het medicijn ontwikkelen.
- Aan de andere kant zal een soort die resistent is geworden, veel moeilijker uit te roeien zijn, zelfs onder andere.